
As anomalias congênitas da laringe podem manifestar-se em diversos graus, desde o nascimento. Dentre elas as mais frequentes, são laringomalácia, paralisia de pregas vocais, hemangioma subglótico, membranas laríngeas, cistos laríngeos e Cleft laríngeo.
Laringomalácia: Caracteriza-se por má-formação laríngea, que produz colapso da laringe durante a respiração e consequentemente estridor respiratório e obstrução da via aérea. Laringomalácia é a mais comum malformação congênita da laringe. 80% dos casos têm resolução espontânea até os 2 anos de idade, mas 20% dos casos podem necessitar de intervenção cirúrgica que é a supraglotoplastia.
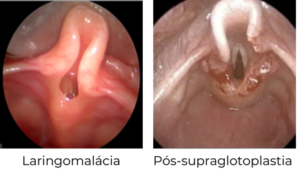
Refluxo laringofaríngeo na laringomalácia é resultado do gradiente de pressão intratorácico gerado durante a respiração contra uma obstrução fixa. O tratamento do refluxo deverá ser indicado. Os fatores que devem ser levados em consideração para a indicação do tratamento cirúrgico da laringomalácia, são: ganho de peso, apnéia, períodos de cianose, engasgos, dificuldade para deglutir.
Paralisia de pregas vocais: Pode ser unilateral ou bilateral. Nos casos unilaterais a criança tem estridor respiratório, mas não tem obstrução respiratória. O choro torna-se fraco. Pode evoluir com disfagia para líquidos, por diminuição da sensibilidade faringolaríngea e por dificuldade no fechamento glótico.
O tratamento da paralisia unilateral de prega vocal é conservador e reabilitação da deglutição com fonoterapia.
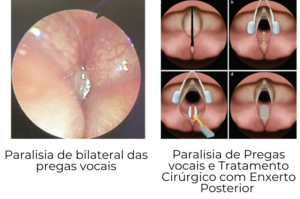
Os casos bilaterais produzem obstrução respiratória severa e a criança tem estridor acentuado.
Consiste na imobilidade das cordas vocais, que permanecem fechadas, obstruindo a respiração. Pode ser de causa congênita, idiopática, ou seja, sem causa conhecida, ou produzida por lesão do nervo laríngeo recorrente, que inerva as pregas vocais. O tratamento e a evolução depende da causa da paralisia.
Pode ser de causa congênita, 25% dos casos. Nesse grupo, temos como causa principal a malformação de Arnold Chiari, que consiste em herniação bulbo-pontina, causando lesão do vago.
Nesses casos, a traqueostomia pode ser necessária em 50-65% dos casos. 46-64% dos casos podem recuperar espontaneamente até 6-12 meses de vida e 10% até 5 anos de idade.
Conduta expectante até 2 anos de idade, por isso preferimos procedimentos que não afetam a estrutura das pregas vocais.
No nosso serviço, preferimos não fazer a traqueostomia em um primeiro momento, e sim, propor um procedimento cirúrgico que consiste em enxerto de cartilagem costal, que afasta as pregas vocais, permitindo melhorar a respiração. Esse procedimento pode ser feito por via endoscópica ou aberta pelo pescoço.
Cisto laríngeo: Cisto na laringe que pode ser congênito ou adquirido e, dependendo do tamanho, produz obstrução da via aérea.
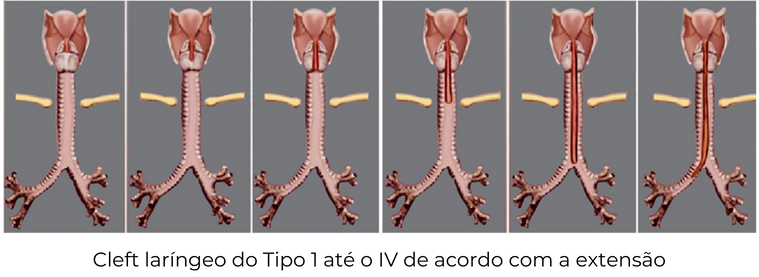
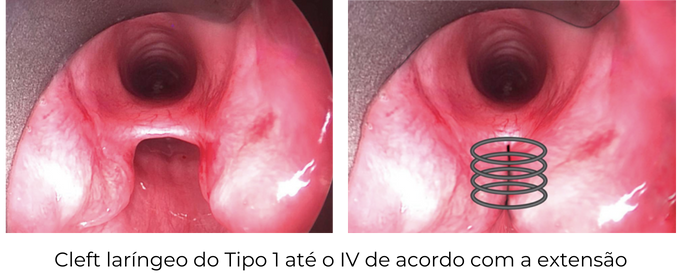
Cleft laríngeo: Fenda laríngea que pode comunicar a laringe e/ou traqueia com o esôfago. A manifestação mais importante é aspiração durante a deglutição e pneumonias aspirativas.
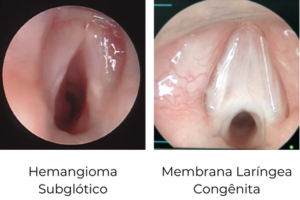
Hemangioma subglótico: É um tumor benigno submucoso e de coloração avermelhada, que pode desenvolver-se na região subglótica, abaixo das pregas vocais e com o crescimento obstruir a via aérea. Atualmente, tem sido tratado com propranolol com involução após 1 a 2 meses de tratamento.
Membrana Laríngea Congênita: malformação congênita que consiste na adesão das pregas vocais e estreitamento da cricóide. Essa alteração varia em graus de gravidade e está relacionada à Sindrome de Di Giorge.
Estenose laringotraqueal: A laringe da criança é muito pequena e por causa disso, pode sofrer traumas de intubação prolongada em UTI. Após o trauma, ocorre edema e ulcerações na cricóide que é a região mais estreita na laringe. A cicatrização desse processo inflamatório inicial, caracteriza-se com fibrose e estenose do tubo laríngeo.
Essa estenose pode ocorrer em vários graus, desde leve, moderado a grave, em que obstrui totalmente a laringe à passagem de ar.
Dentre as crianças que são submetidas à intubação orotraqueal, 20% delas podem evoluir para estenose laringotraqueal. Isso é uma estatística mundial.
O diagnóstico pode ser feito por avaliação endoscópica da via aérea.
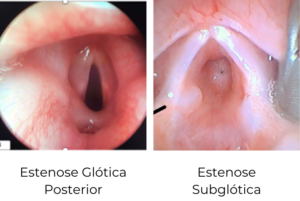
Estenose Subglótica: Obstrução abaixo das pregas vocais.
Estenose glótica: Impacta na mobilidade das pregas vocais.
Tratamento: depende do grau da estenose. Pode ser feito via endoscópica com dilatação com balão ou tubos com bom resultado na fase inicial. Em muitos casos, se tratado precocemente, não há necessidade de traqueostomia.
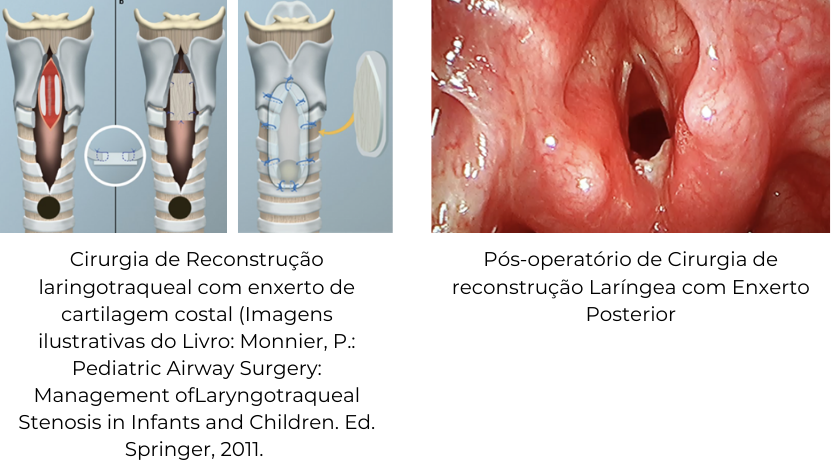
Nos casos graves, que não respondem bem à dilatação, é necessário tratamento cirúrgico, com reconstrução laringotraqueal com enxerto de cartilagem costal.
Traqueostomia: Cirurgia que consiste na abertura da traqueia no pescoço, para permitir a ventilação pulmonar. Alternativa utilizada quando há obstrução da via aérea ao nível da laringe, faringe e traqueia.
Dados epidemiológicos de Traqueostomia
Impacto da doença
Sintomas Clínicos da Criança com Doenças Obstrutivas Laríngeas e Traqueais
Videoendoscopia da Deglutição: esse exame avalia a deglutição de forma dinâmica, pelo nasofibroscópio flexível, com a criança acordada. É feito pelo Otorrinolaringologista da equipe da Via Aérea, juntamente com a fonoaudióloga, com o objetivo de complementar a avaliação clínica inicial, feita pela mesma. A grande vantagem desse exame é permitir a visibilização direta da orofaringe, hipofaringe e laringe durante a deglutição, permitindo portanto, avaliar estase de alimento, penetração e aspiração do alimento na via aérea. Exame gravado em sistema de vídeo, para análise posterior.
Videodeglutograma: esse exame complementa a videoendoscopia da deglutição citada acima. É feito sob radioscopia, com gravação em vídeo, juntamente com a equipe de fonoterapeutas especializadas em deglutição infantil. Analisa a deglutição de bário em várias consistências. Dessa forma, permite visualizarmos o trânsito do alimento desde a cavidade oral até o intestino. Nos dá informações da manipulação do alimento na cavidade oral, movimento da língua, presença ou não de resíduos na hipofaringe, penetração e aspiração para a via aérea, trânsito esofágico, refluxo, esvaziamento gástrico.
Tomografia Computadorizada de Tórax: é um exame complementar que pode ser realizado para avaliar o parênquima pulmonar e diagnosticar o grau de alterações produzidas, cronicamente, por broncoaspiração salivar. É feito no departamento de radiologia do Sabará Hospital Infantil, por uma equipe de Radiologistas especializados.
pHmetria de 24 horas e ImpedanciopHmetria: São exames utilizados para diagnóstico de refluxo laringofaríngeo e gastroesofágico. Consistem na introdução no esôfago de uma pequena sonda, que permanece por 24 horas. Essa sonda apresenta sensores de pH em vários pontos, dessa forma, é possível saber se houve refluxo ácido do conteúdo gástrico, o que pode piorar lesões laríngeas.
Tripla Endoscopia: Consiste na realização de três endoscopias necessárias para diagnóstico de alterações digestivas e de via aérea. São realizadas em conjunto pela equipe de Broncoscopia e Otorrinolaringologia do Programa da Via Aérea, juntamente com a Equipe de Endoscopia Digestiva. Dessa forma, é feita a Videonasolaringobroncoscopia flexível, Videolaringobroncoscopia rígida e a Endoscopia Digestiva, sob anestesia.
A Endoscopia Digestiva avalia toda a anatomia do esôfago, estômago e duodeno. Nesse momento, podem ser feitas biópsias para diagnóstico de esofagites de refluxo e eosinofílicas. Assim como avaliar integridade e troca de tubos de gastrostomias.
Enquanto isso, a via aérea pode ser avaliada pela broncoscopia flexível e rígida, de forma dinâmica, permitindo o topodiagnóstico da obstrução e o diagnóstico preciso das lesões do trato respiratório.
Exame Contrastado do Esôfago, Estômago e Duodeno e Trânsito Intestinal: é uma exame radiológico, onde é ofertado bário para o paciente, para contrastar o trato gastrointestinal. É muito importante para avaliar o tempo de esvaziamento gástrico e assim fazer diagnóstico de gastroparesia.
Polissonografia: Exame realizado em laboratório de sono ou intra hospitalar, onde é registrado o sono da criança com variações nos parâmetros de oxigenação, apneia, distribuição das fases do sono e frequência cardíaca. É muito importante para as crianças que apresentam apneia do sono e também é utilizado como parâmetro para a decanulação.
Todos esses exames, em conjunto, são analisados pelo grupo de especialistas, para determinar o diagnóstico e, consequentemente, o tratamento adequado.
Dessa forma, reduzimos tempo de internação, tempo de tratamento e sucesso na resolução das patologias.
O que mais queremos com todo esse trabalho em equipe, é:

(11) 3285-2593
(11) 94150-3001
contato@laringocenter.com.br
Rua Mato Grosso, 306, cj 506 – Higienópólis
São Paulo, SP – 01239-040
Horário de segunda a sexta-feira das 8h às 17h


A cirurgia complexa de traqueia em crianças e recém-nascidos é um conjunto de procedimentos cirúrgicos altamente especializados voltados para o tratamento de anomalias congênitas, lesões, ou doenças adquiridas que afetam a traqueia, a principal via aérea entre a laringe e os pulmões.
Essas cirurgias são indicadas para condições como estenose traqueal (estreitamento da traqueia), traqueomalácia (fraqueza das paredes traqueais), fístulas traqueoesofágicas (comunicação anômala entre a traqueia e o esôfago), e compressões externas causadas por anomalias vasculares, como anéis vasculares.
Devido à importância da traqueia na respiração, essas cirurgias exigem precisão extrema e são geralmente realizadas em centros médicos especializados, com suporte avançado de cuidados intensivos.
Os procedimentos podem variar desde ressecções de segmentos da traqueia, seguidas de reconexão das extremidades saudáveis (anastomose), até reparos mais complexos como laringotraqueoplastias, que envolvem a reconstrução da traqueia e da laringe usando enxertos.

Em casos onde a traqueia é comprimida por estruturas vasculares anômalas, como no arco aórtico duplo, técnicas como aortopexia (fixação da aorta ao esterno) são realizadas para aliviar a compressão.
Em situações de obstrução severa ou ventilação prolongada, uma traqueostomia pode ser realizada para garantir a passagem de ar.
A complexidade dessas cirurgias requer uma abordagem multidisciplinar, envolvendo especialistas experientes e equipes de cuidados intensivos pediátricos, dada a fragilidade e os riscos associados ao tratamento em pacientes tão jovens.
Infecção dos seios da face e fossas nasais, caracterizada por sintomas de obstrução nasal, secreção nas narinas ou na garganta de aspecto mucopurulento, tosse noturna. Dor de cabeça nem sempre está presente, mas geralmente apresenta perda de olfato. Pode ser aguda ou crônica se os sintomas persistirem por mais de 3 meses seguidos.

Rinossinusites de repetição: muitas vezes, os quadros de rinossinusite crônica se confundem com as rinossinusites de repetição, em que as crises acabam sendo tão frequentes que se justapõem, dando impressão de serem contínuas. O diagnóstico correto é fundamental para evitar exames e procedimentos desnecessários. O melhor exame para diagnosticar a rinossinusite é a nasofibroscopia que é uma endoscopia da fossa nasal, realizada no consultório, com anestesia local. O exame produz um mínimo desconforto para a criança e tem a vantagem sobre o raio-X de não submeter a criança ao efeito de radiações ionizantes.
Na infância, a rinossinusite pode ser recorrente e ser causada por:
Hipertrofia adenoideana: adenóide é um acúmulo de tecido linfóide, ou seja, tecido de defesa, que se localiza atrás das fossas nasais. Quando ocorre hipertrofia, aumento, produz obstrução das fossas nasais, dificultando a respiração. A criança começa a presentar roncos e distúrbio do sono.
É a causa mais comum de rinossinusite, o aumento das vegetações adenoides causa, além da obstrução nasal, acúmulo de secreções e bactérias no nariz e seios da face levando ao quadro de rinossinusite crônica. Na maioria das vezes, a remoção das adenoides é suficiente para resolução dos sintomas.


Rinite alérgica: é um processo inflamatórios da mucosa das fossas nasais e seios paranasais. Manifesta-se com obstrução nasal, secreção hialina, espirros e coceira nasal. A reação alérgica é uma reação exagerada do sistema imunológico em decorrência de inalantes, substâncias irritantes, para a mucosa nasal, como gases tóxicos, poluentes ambientais, poeira doméstica, entre outros. Em decorrência dessa reação alérgica, ocorre a liberação de substâncias como a histamina que produzem a reação inflamatória nas fossas nasais.
Os casos crônicos evoluem com hipertrofia de cornetos, que são “carnes esponjosas” que obstruem as fossas nasais. A criança pode apresentar roncos, obstrução nasal, respiração bucal e distúrbio do sono.
Alergia respiratória ou, mais raramente, alimentar podem causar ou piorar os sintomas de rinossinusite. A identificação das alergias e seu tratamento são fundamentais no controle da rinossinusite nas crianças.
Fibrose cística: doença genética em que há uma alteração no muco nasal, que se torna espesso. Além da sinusite, a criança apresenta desnutrição e pneumonias de repetição. Condição potencialmente grave e que requer diagnóstico e tratamento precoces.
Discinesia ciliar: doença genética em que os cílios que transportam o muco no nariz e seios paranasais não funcionam corretamente. Além da sinusite crônica, a criança também pode apresentar problemas pulmonares.
Imunodeficiências: vários tipos de deficiências de imunidade podem causar rinossinusite crônica, principalmente as deficiências de IgA e IgG. Muitas vezes os sintomas nasais são os primeiros a aparecer e podem ajudar no diagnóstico precoce que será fundamental para o tratamento exitoso destas crianças.